Mi sveglio sempre alle 3 di notte: cause e rimedi naturali

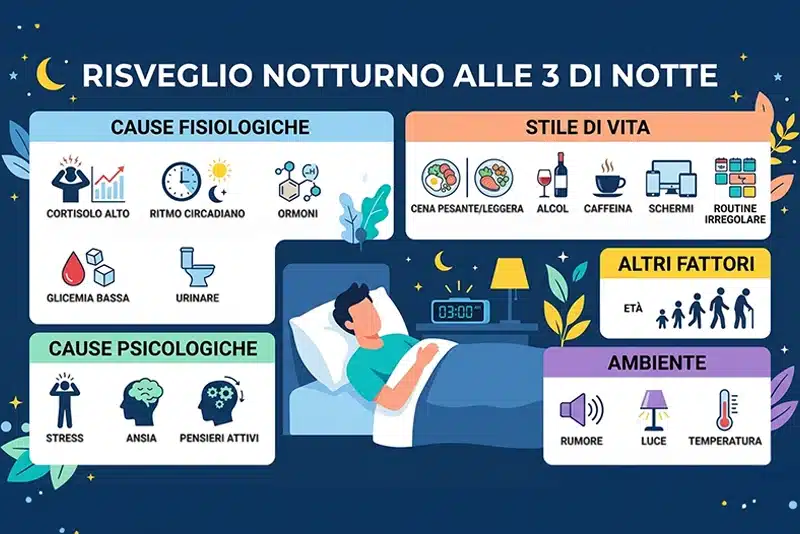
Il risveglio notturno, in particolare intorno alle 3, è tra le difficoltà del sonno più frequentemente sottovalutate, e si riscontra regolarmente in persone che giungono alla consulenza lamentando una stanchezza mattutina incomprensibile, difficoltà di concentrazione durante il giorno e una sensazione ricorrente di non riposare mai sul serio, nonostante vadano a letto ad orari ragionevoli e dormano quelle sette o otto ore che teoricamente dovrebbero bastare. Quello che manca, quasi sempre, non è la quantità di sonno bensì la sua continuità, e individuare il punto in cui quella continuità si rompe richiede di guardare dentro la fisiologia del sonno con una certa precisione, invece di rassegnarsi all’idea di essere semplicemente dei dormiglioni leggeri o di avere troppi pensieri per la testa.
Il sonno non è uniforme: perché le 3 di notte sono diverse da tutte le altre ore
Il sonno procede attraverso cicli della durata di circa 90-110 minuti ciascuno, ognuno composto da stadi a profondità progressiva fino alla fase REM, durante la quale il cervello elabora le esperienze emotive, consolida le memorie e produce i sogni con immagini narrative vivide.
In una notte si completano mediamente quattro o sei di questi cicli, ma la loro composizione interna cambia in modo radicale a seconda dell’orario in cui si collocano, e questa asimmetria è il primo elemento da comprendere per chiunque cerchi di spiegare perché ci si svegli sempre alla stessa ora.
Nelle prime ore della notte domina il sonno profondo di stadio N3, quello che la ricerca chiama anche slow-wave sleep, durante il quale l’attività elettrica cerebrale rallenta in onde lente e ampie, il corpo avvia processi di recupero, il sistema immunitario partecipa alla normale regolazione dell’organismo e la secrezione pulsatile dell’ormone della crescita raggiunge il suo picco giornaliero.
Avanzando verso l’alba, tale architettura si trasforma in modo progressivo, con cicli sempre meno ricchi di sonno profondo e sempre più dominati dalla fase REM, tanto che la finestra compresa tra le 2 e le 4 di notte corrisponde a una transizione fisiologica in cui il cervello opera già in stadi di sonno molto più superficiali, dove può bastare un segnale interno di intensità moderata per favorire un risveglio completo [1].
Codesta transizione viene spesso vissuta dalle persone come un problema personale, mentre nella maggior parte dei casi è la normale architettura circadiana che, amplificata da fattori metabolici specifici, può superare la soglia della veglia cosciente in un momento in cui il cervello è già biologicamente predisposto a emergere.
Il cortisolo notturno: l’ormone dello stress anticipa il risveglio
Uno dei principali protagonisti coinvolti in questi risvegli è il cortisolo, l’ormone prodotto dalle ghiandole surrenali che segue un ritmo circadiano endogeno con una precisione quasi cronometrica, raggiungendo il suo minimo assoluto attorno alla mezzanotte e riprendendo a salire tra le 2 e le 4 del mattino in preparazione all’attività diurna, con un picco che nelle condizioni di equilibrio si colloca attorno alle 8. Un’utile metafora è quella di un riscaldamento centralizzato con timer programmato: in condizioni normali il termostato si attiva gradualmente nelle ore precedenti il risveglio, e il cambiamento di temperatura è talmente lento e progressivo da non disturbare il sonno. Il problema sorge quando il timer si attiva troppo presto o il riscaldamento sale troppo in fretta, attivando il sistema di allerta del cervello in un momento in cui il corpo dovrebbe ancora trovarsi in piena fase di riposo.
Tale accelerazione può osservarsi nelle persone con stress cronico, nelle quali l’asse ipotalamo-ipofisi-surrene, il circuito neuroendocrino deputato alla regolazione della risposta allo stress, può restare in uno stato di maggiore attivazione anche durante le ore notturne, mantenendo i livelli basali di cortisolo su valori più elevati del fisiologico e rendendo il picco delle 3 sufficientemente brusco da trascinare il cervello fuori dal sonno come un allarme che scatta ore prima del previsto [2]. Il risveglio che ne consegue non è mai neutro poiché la mente entra immediatamente in modalità attiva, con pensieri su scadenze, conversazioni irrisolte e preoccupazioni che si accumulano, perché il cortisolo ha già spostato il sistema nervoso verso la vigilanza prima ancora che la persona abbia avuto il tempo di rendersi conto di essere sveglia.
Glicemia, fegato e magnesio: l’intreccio metabolico
Il cortisolo non agisce mai da solo, e i risvegli notturni più persistenti sono spesso il risultato di più fattori metabolici che si sovrappongono e si amplificano a vicenda, rendendo l’intervento su una singola variabile non sempre sufficiente a modificare il problema in modo duraturo.
Tra le 2 e le 4 di notte la glicemia attraversa un calo fisiologico legato alla lunga interruzione dell’apporto alimentare, e nelle persone la cui cena è stata ricca di carboidrati raffinati, alcol o alimenti ultra processati questo calo può diventare abbastanza pronunciato da creare una risposta di compensazione metabolica in cui l’organismo rilascia adrenalina e cortisolo per riportare i livelli di glucosio nella norma, attivando gli stessi circuiti neurali che di giorno si attiverebbero in risposta a uno stimolo percepito come rilevante [3]. Nell’anamnesi, la correlazione tra una cena tardiva o ricca di zuccheri semplici e i primi episodi di risveglio notturno emerge con una frequenza clinicamente significativa.
Un contributo altrettanto rilevante può venire dal fegato, il cui picco di attività metabolica si colloca proprio nella finestra 1-3 del mattino, quando lavora intensamente alla gluconeogenesi, al metabolismo dei lipidi e ai processi di biotrasformazione ed eliminazione delle sostanze di scarto. Nelle persone con fegato sotto pressione, per un pasto tardivo e abbondante, per un consumo frequente di bevande alcoliche o per una condizione metabolica da approfondire, la gestione meno efficiente delle risorse energetiche in quella finestra oraria può essere interpretata dall’organismo come uno squilibrio da correggere, con un rilascio di cortisolo che anticipa e amplifica il picco fisiologico in modo sproporzionato rispetto allo stimolo reale [3].
A tutto questo si aggiunge la relazione bidirezionale tra stress cronico e magnesio, tra i circoli viziosi più comuni e meno riconosciuti alla base dei problemi del sonno ricorrenti. Sotto stress prolungato il corpo può consumare e disperdere quantità maggiori di magnesio attraverso l’escrezione renale aumentata e l’utilizzo cellulare intensificato, e la riduzione di magnesio disponibile può interferire con la sintesi di GABA, il principale neurotrasmettitore inibitorio del sistema nervoso centrale, rendendo il cervello meno capace di organizzare l’attivazione noradrenergica notturna e quindi più vulnerabile ai picchi di cortisolo delle ore centrali della notte [3]. Meno magnesio può significare maggiore reattività allo stress, che porta a ulteriore perdita di magnesio attraverso gli stessi meccanismi, in un circolo che si autoalimenta silenziosamente per settimane prima che la persona realizzi che il problema del sonno può avere radici metaboliche concrete e non essere solo una questione psicologica.
Nelle donne in transizione menopausale, a questi meccanismi si aggiunge la riduzione degli estrogeni, che interagiscono con i circuiti di termoregolazione e con l’attività del sistema GABAergico contribuendo alla stabilità delle fasi profonde, e il cui calo può rendere i micro-risvegli fisiologici, quelli che in condizioni normali vengono assorbiti senza raggiungere la coscienza, episodi veri e propri di veglia accompagnati da vampate e sudorazione notturna che ne rendono ancora più difficile la gestione autonoma.
Il sistema endocannabinoide e il ritmo del sonno
Negli ultimi anni la ricerca ha identificato nel sistema endocannabinoide, ed in particolare nella rete di recettori CB1 e CB2 distribuita nel sistema nervoso centrale e negli organi viscerali, uno dei sistemi coinvolti nella regolazione del ciclo sonno-veglia, con un ruolo che può estendersi dalla transizione tra le fasi del sonno alla modulazione dell’asse dello stress durante le ore notturne. Studi recenti hanno osservato che questo sistema agisce da interfaccia tra i circuiti circadiani endogeni e i processi fisiologici connessi al riposo, regolando sia la profondità delle fasi NREM sia la stabilità della fase REM [4], con possibili implicazioni pratiche per le persone che non rispondono adeguatamente agli interventi sull’igiene del sonno da soli.
Il cannabidiolo, interagendo con il sistema endocannabinoide e con i recettori della serotonina 5-HT1A coinvolti nella modulazione della risposta allo stress, ha mostrato in diversi studi un possibile effetto sulla qualità del riposo nei soggetti i cui problemi del sonno sono collegati a stati di tensione cronica o iperattivazione del sistema nervoso autonomo. Una revisione sistematica pubblicata su Cannabis and Cannabinoid Research nel 2022 ha analizzato più studi clinici, concludendo che il cannabidiolo può essere associato a un miglioramento della qualità del sonno soprattutto in questo sottogruppo di popolazione, probabilmente perché interviene a monte sulla risposta allo stress piuttosto che modificare direttamente l’architettura del sonno [5]. Uno studio in doppio cieco randomizzato condotto da Bonn-Miller e colleghi nel 2024 ha valutato l’associazione di cannabinolo e CBD sulla latenza dell’addormentamento, sul numero di risvegli notturni e sulla qualità complessiva del riposo, registrando miglioramenti soggettivi nel gruppo trattato con un profilo di sicurezza favorevole [6]. Per chi vuole approfondire il quadro complessivo delle evidenze disponibili, l’articolo CBD e dormire meglio analizza i meccanismi biologici coinvolti e i limiti attuali della ricerca con il rigore che la materia richiede.
Gli interventi che modificano i risvegli notturni

Gli interventi che producono risultati più stabili agiscono quasi sempre su più variabili contemporaneamente, e nella costruzione di un protocollo per persone con risvegli sistematici alle 3 si parte spesso dall’alimentazione della sera prima di toccare qualsiasi altra leva. Anticipare la cena e ridurre i carboidrati raffinati nella seconda metà della giornata può aiutare a stabilizzare la glicemia nelle ore centrali della notte, riducendo uno dei principali grilletti del picco adrenalinico notturno, e apportare una quota adeguata di proteine e grassi di qualità nel pasto serale può allungare la finestra di stabilità glicemica di diverse ore, spesso in modo sufficiente a ridurre il risveglio sistematico nel giro di due o tre settimane senza alcun altro intervento aggiuntivo.
La temperatura della camera agisce su un meccanismo parallelo ma altrettanto diretto, perché il corpo abbassa la propria temperatura interna di circa un grado e mezzo durante il sonno profondo e una stanza troppo calda può contrastare questa termoregolazione destabilizzando i cicli notturni in modo meccanico e prevedibile. La fascia ottimale indicata dalla letteratura è tra i 16 e i 18°C, più fresca di quanto la maggior parte delle persone sia abituata ma corrispondente alle condizioni in cui il sonno profondo viene mantenuto più efficacemente nelle ore critiche. La riduzione dell’esposizione alla luce blu nelle ore serali può modificare la curva della melatonina in modo misurabile, perché i fotoni ad alta energia emessi dagli schermi stimolano le cellule gangliari retinali melanopsina-sensibili inibendo la secrezione della ghiandola pineale e mantenendo attivo il sistema nervoso simpatico ben oltre l’orario in cui dovrebbe cedere al parasimpatico. Smettere di usare dispositivi almeno 45 minuti prima di dormire può produrre effetti sulla struttura delle prime ore di sonno osservabili in modo abbastanza consistente nelle persone che seguono questa indicazione con costanza.
Le tecniche di respirazione diaframmatica lenta attivano il sistema nervoso parasimpatico attraverso il nervo vago e possono dare una mano ad abbassare i livelli di attivazione nel giro di pochi minuti, e vengono utilizzate sistematicamente come intervento immediato da applicare nel momento stesso del risveglio, prima che il cervello entri in piena modalità di vigilanza e diventi molto più difficile da quietare. Lo schema 4-7-8, con un’inspirazione di 4 secondi, una pausa di 7 ed un’espirazione di 8, è quello con i riscontri più rapidi nelle persone che lo applicano correttamente, e la sua efficacia dipende precisamente dall’attivazione del freno vagale sulla risposta adrenergica che ha già iniziato a costruirsi. L’integrazione di magnesio bisglicinato assunta la sera, nella forma con buona biodisponibilità e tolleranza gastrica rispetto ad altre varianti, può aiutare a interrompere parzialmente il circolo vizioso stress-magnesio descritto in precedenza, con effetti che emergono tipicamente dopo due o tre settimane di utilizzo regolare. Chi ha già sviluppato un’abitudine serale con un olio CBD formulato per il riposo notturno può ottenere risultati più consistenti quando questo è inserito all’interno di una routine strutturata che comprende anche gli altri interventi elencati, perché la sinergia tra il sistema endocannabinoide e la riduzione dello stress diurno può amplificare l’effetto complessivo della routine. La nostra categoria di oli di CBD raccoglie anche questa tipologia di olio.
Il punto più spesso trascurato, e che fa più differenza di qualsiasi altro intervento isolato, rimane però la gestione dello stress durante le ore diurne, perché se il cortisolo resta elevato nelle ore precedenti il riposo, il suo picco notturno tenderà a essere più marcato indipendentemente da quante altre variabili si cerchi di ottimizzare a valle. L’esposizione regolare alla luce naturale nelle prime ore del mattino, l’attività fisica aerobica praticata lontano dalle ore serali e qualsiasi forma strutturata di riduzione dello stress agiscono direttamente sull’asse ipotalamo-ipofisi-surrene e possono ridurre l’ampiezza del picco notturno in modo progressivo ma consistente. Sono gli elementi che separano le persone che migliorano stabilmente da quelle che migliorano per qualche settimana e poi regrediscono. Per chi vuole un quadro più ampio dei rimedi naturali disponibili per l’insonnia, la guida su insonnia e rimedi naturali offre un confronto ragionato tra le principali opzioni non farmacologiche con le relative evidenze.
Quando è necessaria una valutazione clinica
Se i risvegli notturni alle 3 si ripetono per più di tre settimane consecutive accompagnandosi a stanchezza cronica durante il giorno, difficoltà di concentrazione, irritabilità marcata o sbalzi d’umore persistenti, una valutazione clinica strutturata può essere utile per escludere condizioni sistemiche che richiedono un intervento specifico. Gli esami più informativi in questi casi possono essere la curva del cortisolo su campioni salivari raccolti nell’arco delle 24 ore, che permette di osservare l’andamento reale dell’asse HPA senza le distorsioni di un singolo prelievo mattutino, la glicemia a digiuno con insulinemia basale e un profilo tiroideo completo, perché sia l’ipotiroidismo sia l’ipertiroidismo subclinico possono manifestarsi anche con problemi del sonno di questo tipo e vengono identificati con un semplice prelievo, quando il medico lo ritiene opportuno.
L’insonnia di mantenimento, il termine clinico che designa la difficoltà a mantenere il sonno nella seconda metà della notte, può rispondere bene alla terapia cognitivo-comportamentale per l’insonnia, un approccio strutturato in più sessioni che lavora sulle credenze disfunzionali legate al sonno, sulla restrizione del tempo a letto e sulla gestione dei pensieri notturni, mostrando nei trial controllati risultati rilevanti nel lungo periodo senza il tema della dipendenza legato ad alcune soluzioni farmacologiche. Tale approccio rimane una strada da considerare per le persone con una storia di risvegli sistematici che non rispondono adeguatamente alle modifiche dello stile di vita.
Studi Scientifici
- [1] He Q-Y, Dai N, Mao M, et al. Insomnia and circadian rhythm: a bibliometrics study and visualization analysis via CiteSpace. Front Neurol. 2023;14:1184302.
- [2] Psychiatry Online Italia. Il cervello che dorme: distribuzione temporale REM/NREM e regolazione neurobiologica del ciclo sonno-veglia. 2026.
- [3] Salutelab. Risveglio tra le 2 e le 3 di notte: cortisolo e magnesio. 2026.
- [4] Babson KA, Sottile J, Morabito D. Cannabis, Cannabinoids, and Sleep: a Review of the Literature. Curr Psychiatry Rep. 2017;19(4):23.
- [5] Gutierrez Higueras T, Calera Cortés F, et al. Cannabidiol (CBD) and Insomnia: Literature review. Eur Psychiatry. 2022;65(S1).
- [6] Bonn-Miller MO, Feldner MT, Bynion TM, et al. A double-blind, randomized, placebo-controlled study of the safety and effects of CBN with and without CBD on sleep quality. Exp Clin Psychopharmacol. 2024;32(3):277-284.

Iscriviti alla nostra newsletter.














